Die untengenannten Empfehlungen bezüglich präinterventioneller Laborbestimmung und medikamentöser Gerinnungshemmung sind in unserem Merkblatt zusammengefasst, welches u.a. auf den Empfehlungen der Schweizerischen Gesellschaft für Gastroenterologie SGG basiert.
Spontangerinnung
Vor jeder Endoskopie ist eine Gerinnungsanamnese indiziert; die entsprechenden Fragen sind auf dem jeweiligen Aufklärungsblatt aufgeführt.
Eine routinemässige Bestimmung der Gerinnungsparameter (INR, Thrombozytenzahl) ist bei unauffälliger Gerinnungsanamnese vor Niedrig-Risiko-Eingriffen (s. unten) nicht notwendig. Bei auffälliger Gerinnungsanamnese und/oder geplantem Hoch-Risiko-Eingriff sind wir um die vorgängige Bestimmung und Zustellung von INR und Thrombozytenzahl dankbar.
Niedrig-Risiko-Eingriffe: Gastroskopie ± Biopsie, Koloskopie ± Biopsie
Hoch-Risiko-Eingriffe: Gastroskopie / Koloskopie mit Polypektomie, Dilatation (Bougierung, Ballondilatation), PEG-Sondeneinlage, Varizenligatur, Hämorrhoidenligatur, Leberbiopsie
Gerinnungshemmer
In der Regel können diagnostische Gastroskopien oder Koloskopien inklusive Biopsien auch unter Antikoagulation (Marcoumar®, Sintrom®), neuen oralen Antikoagulanzien (NOACs; Xarelto®, Eliquis®, Pradaxa®) oder Einnahme eines Gerinnungshemmers (z.B. Aspirin® cardio, Tiatral®, Plavix®, Brilique®, Efient®) erfolgen. Die Mehrheit der Polypen kann unter Aspirin-Monotherapie (oder anderen NSAR) ebenfalls abgetragen werden. Bei Einnahme einer Kombinationstherapie (z.B. duale Thrombozytenaggregationshemmung oder Thrombozytenaggregationshemmer + Antikoagulation) muss im Einzelfall entschieden werden.
Bei zu erwartenden ausgiebigeren Biopsieentnahmen (z.B. ausgedehnter Barrett-Ösophagus) oder für die endoskopische Abtragung von Polypen (insbesondere >5mm) muss die Antikoagulation vorübergehend aufgehoben werden (periinterventionelles Bridging, in der Regel mit Umstellung auf niedermolekulares Heparin), ebenso vor speziellen Eingriffen wie Varizenligaturen, Hämorrhoidenligaturen, PEG-Sonden-Einlagen, Dilatationen. Solche Interventionen sind in der Regel elektiv, weshalb das Vorgehen bezüglich Antikoagulation / Gerinnungshemmer im Einzelfall geplant werden kann.
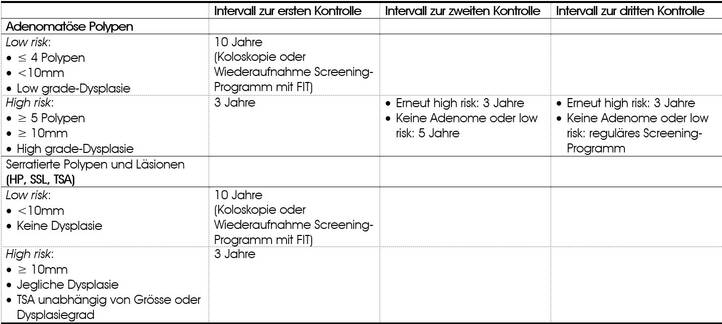
Bei Koloskopien zur Darmkrebsvorsorge gilt es zu beachten, dass sich bei asymptomatischen Patienten >50 Jahren mit durchschnittlichem Kolonkarzinomrisiko zwar in 27-32% Adenome finden, davon aber nur ca. 6-10% fortgeschrittene Adenome sind. Somit kann (nach entsprechender Aufklärung des Patienten) bei strenger Indikation die Antikoagulation oder duale Thrombozytenaggregationshemmung ggf. auch fortgesetzt werden. Der Fall, beim Auffinden eines fortgeschrittenen Adenoms die Untersuchung wiederholen zu müssen, wird in maximal einem von 10 Patienten eintreten. Trotzdem scheint uns aber insgesamt ein kurzzeitiges Pausieren der Antikoagulation (periinterventionelles Bridging) für die meisten Patienten als der weniger umständliche Weg und lohnt sich insbesondere bei vorliegenden Risikofaktoren (z.B. bei erstgradig Verwandten mit Adenom/Karzinom oder Polypen in der persönlichen Anamnese).